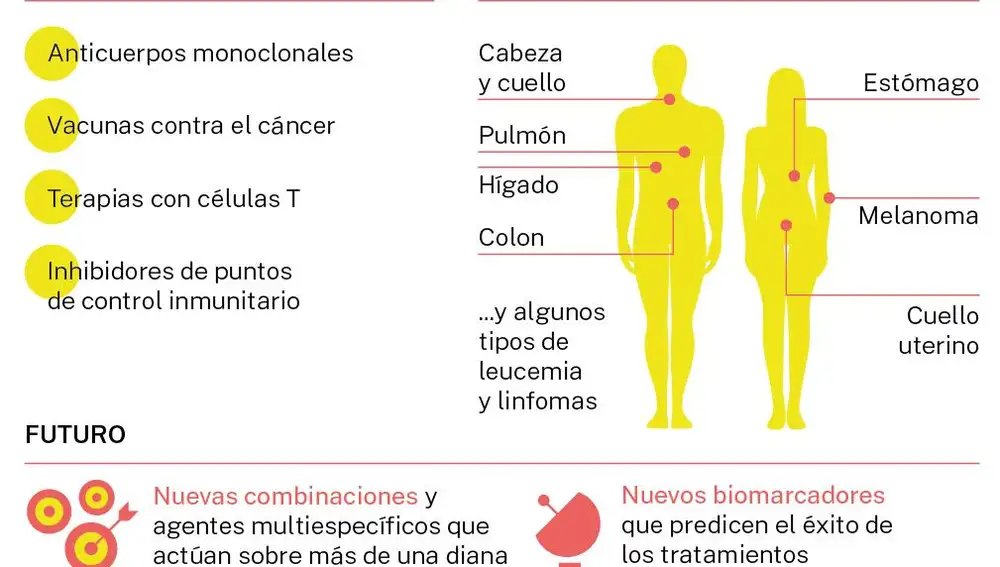
A pandemia de Covid-19 parou o mundo, mas não impediu a progressão do câncer, doença que afetará quase 300.000 novos espanhóis em 2022. No entanto, o diagnóstico de um tumor não é mais uma sentença de mortegraças a novas abordagens terapêuticas como a imunoterapia, um tipo de tratamento que estimula o sistema imunológico do paciente a destruir as células cancerígenas.
A eficácia da imunoterapia é imparável e o último passo foi dado esta semana por cientistas espanhóis do Cancer Research Center (CIC), um centro conjunto do Conselho Superior de Investigação Científica (CSIC) e da Universidade de Salamanca, após projetando com sucesso um medicamento a partir de nanopartículas que demonstrou sua eficácia no tratamento e monitoramento da imunoterapia do câncer, conforme publicado no «Journal of Nanobiotechnology». “Avaliamos algumas nanopartículas que apresentam tanto uma droga antitumoral derivada da cisplatina quanto uma molécula que permite o monitoramento e rastreabilidade da nanopartícula em sistemas biológicos”, explica. Manuel Fuentespesquisadora do CIC.
“A imunoterapia contra o câncer é uma revolução em andamento, tornando-se o melhor tratamento disponível agora para muitos pacientes em estágios avançados.. Além disso, as evidências disponíveis sugerem que quanto mais cedo for usado no curso da doença, melhores serão seus resultados. O uso antes e depois da cirurgia previne efetivamente a recidiva local e o aparecimento de metástases à distância”, explica. Inácio Meleroco-diretor do Departamento de Imunologia e Imunoterapia da Clínica Universidad de Navarra.
A imunoterapia tem sido uma revolução, “mas ainda há muito trabalho para aumentar a eficácia e ampliar o leque de tumores que podem ser tratados com essa técnica, que ainda é restrita”, diz Davi Sanchodiretor do laboratório de Imunobiologia do CNIC, cuja equipe explora uma via alternativa que envolve o uso de células dendríticas para estimular a imunoterapia. “São essas células que apresentam o antígeno e ativam os linfócitos T que, por sua vez, atacam o tumor. Se aprendermos a educá-los para gerar uma poderosa resposta de linfócitos T contra o tumor, adicionaremos uma nova ferramenta que pode ser mais poderosa que as atuais. em uso”, diz Sancho.
Entretanto, quando os tumores são resistentes à imunoterapia surgem várias opções. No caso do câncer de fígado, “o maior avanço para esses pacientes tem sido o uso de imunoterapias combinadas. Um desses As terapias combinadas buscam ativar as células T imunes de duas maneiras complementares. A outra busca ativar células T e ao mesmo tempo inibir células imunossupressoras”, explica. Amaia Lujambiopesquisadora do Hospital Monte Sinai, em Nova York, que apresentou suas últimas descobertas na semana passada durante o Simpósio Internacional promovido por Cima, a Clínica Universidad de Navarra e a Fundação Ramón Areces.
O caminho não é fácil, mas todos os especialistas concordam que o horizonte é promissor. “Acho que o futuro será o uso de combinações de imunoterapias. Podemos ter que combinar mais de duas estratégias para melhorar as respostas, mantendo níveis aceitáveis de toxicidade.», avança Luzambio. Um prognóstico ao qual Melero acrescenta que “É muito provável que a imunoterapia e suas combinações sejam o tratamento mais eficaz em outras doenças nos próximos meses/anos. Talvez o avanço mais marcante venha das combinações e agentes multiespecíficos que atuam em mais de um alvo. E também a descoberta e validação de biomarcadores que nos permitem prever com certeza quais os doentes que beneficiam do tratamento, personalizando a utilização dos já disponíveis”.
Que tipo de tumores se beneficiam mais?
Em geral, «Os tumores que apresentam mais alterações genéticas, como o cancro da pele ou do pulmão, são os que melhor respondem (cerca de 30-40%) à imunoterapia. Por outro lado, aqueles com baixa carga mutacional, como os de pâncreas ou sarcomas, respondem muito pouco (menos de 10% dos pacientes)”, garante Luzambio. A explicação é que “quanto mais mutações você tiver, mais provável é que você produza uma proteína que é vista como “estranha” ou “estranha” pelo sistema imunológico, o que faz com que esse ataque a célula tumoral que tenha dito mutação, já que essa a imunoterapia “só” tem que reativar a resposta imune”, detalha o pesquisador.












