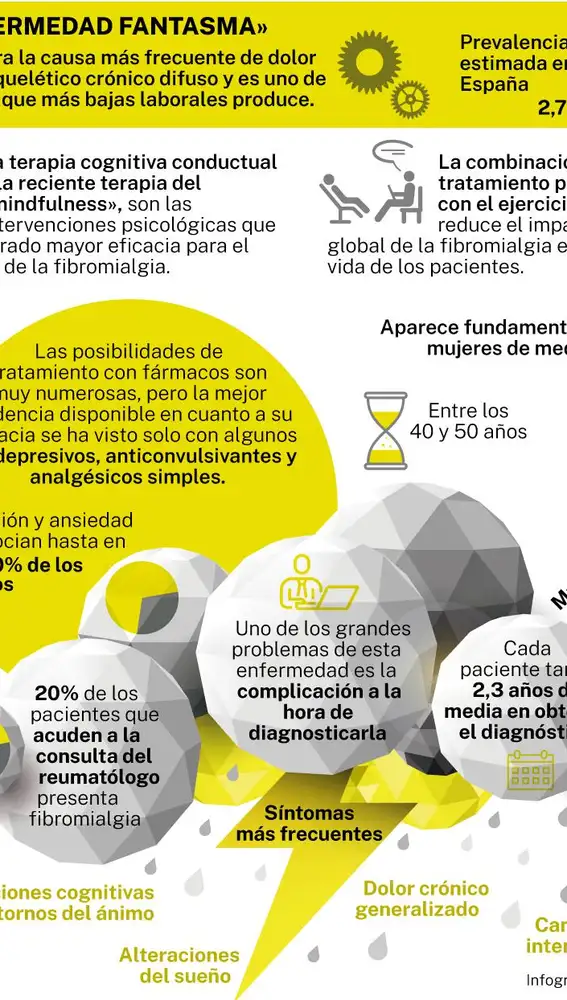
A fibromialgia (FM), cujo principal sintoma é a dor musculoesquelética crônica e generalizada, parece ser uma doença “invisível”: não altera nenhum parâmetro analítico, de imagem ou complementar. Por isso, o paciente toma uma média de 2,3 anos para obter um diagnóstico. “Não há teste confirmatório da doença”, indicam José María Gómez Argüelles e Alan Juárez Belaundeespecialistas em neurologia da Unidade de Fibromialgia do Hospital Universitário Ruber Juan Bravo, em Madrid.
As esperanças estão depositadas em estudos de ressonância magnética funcional que permitem “observar múltiplas áreas cerebrais ativadas nesses pacientes que não são vistas em indivíduos saudáveis e que nos dão informações sobre a possibilidade de um quadro de neuroinflamação”, aponta. Javier Rivera, reumatologista do Hospital Madrid Gregorio Marañón. “Ao aplicar estímulos dolorosos, observamos que eles ativam mais áreas do cérebro e com limiares de dor mais baixos”, concordam Gómez Argüelles e Alan Juárez Belaunde.
Atualmente, explica Rivera, “as pesquisas estão focadas nas diferentes moléculas envolvidas nessa neuroinflamação e na possibilidade de algumas delas servirem como biomarcadores dessa doença”. Faz sentido, já que a neuroinflamação é um resposta cerebral à doruma infecção, uma lesão ou uma doença.
Embora os marcadores biológicos ainda não estejam disponíveis para estabelecer o diagnóstico de fibromialgia, um estudo publicado na revista médica «The Lancet» em 2019 –«Análises do microbioma intestinal e do metaboloma sérico identificam biomarcadores moleculares e metabolismo alterado do glutamato na fibromialgia»- identificou uma lista de potenciais candidatos com base em diferenças moleculares que podem estar associadas à doença, em linha com as palavras do Dr. Rivera.
“A dor sistêmica crônica, não localizada, tornou a fibromialgia associada ao sistema nervoso central. A hipótese do estudo era que essa associação com o sistema nervoso central poderia se refletir no microbioma intestinal, dada a existência comprovada do eixo intestino-cérebro”, diz a revista neurologia.com em uma análise do relatório. Ele explica que os pesquisadores constataram nos pacientes uma redução da bactéria responsável pela degradação do glutamato, associada a processos inflamatórios e dor. “Algumas bactérias podem degradar esse glutamato em outra molécula chamada GABA, que atua como um inibidor da dor, e são justamente essas bactérias que se encontram reduzidas em pacientes com fibromialgia”, detalha.
toda uma jornada
Ao longo da longa jornada que o paciente percorre até encontrar a origem de sua dor, os sintomas que ele sofre muitas vezes podem ser confundidos com os de outras doenças. Além da dor generalizada e fadiga crônicatambém apresenta afetações do Estado de ânimo (como depressão e ansiedade), insônia e queixas cognitivas (como perda de memória e dificuldades de concentração).
É por isso que esta patologia é comumente associada a doenças como os reumáticos; neurológica (doença de Parkinson ou esclerose múltipla), endócrina/metabólica (doença de Hashimoto), com alguns transtornos mentais (depressão maior ou transtorno de ansiedade generalizada) e com doenças como covid persistente ou síndrome da fadiga crônica (SFC). Este último tem sintomas muito semelhantes e muitas vezes ocorrem ao mesmo tempo. De fato, 29% dos pacientes diagnosticados com síndrome de fadiga crônica também têm diagnóstico de fibromialgia.
No entanto, cada um tem suas próprias características. Enquanto a SFC é caracterizada pela presença de fadiga inexplicável por pelo menos 6 meses, entre outros sintomas, e tem sido associada à presença de infecções, a fibromialgia é uma síndrome de dor crônica generalizada (com duração de pelo menos 3 meses) sem causa aparente.
custo de saúde
Assim as coisas, o atraso no diagnóstico pode chegar a até seis anoss. «Existem estudos muito esclarecedores neste sentido que mostram que, de facto, uma diagnóstico precoce reduz o custo de saúde desses pacientes enquanto melhora o prognóstico da doença», diz Rivera. Este reumatologista salienta que a FM é a segunda doença reumática (atrás da artrite reumatóide e à frente da osteoartrite) com os custos de saúde associados mais elevados.
“Esse gasto excessivo não se justifica pela gravidade das lesões causadas pela doença ou pelos tratamentos indicados ao paciente, mas a incapacidade laboral gerada pelo mau controle desses pacientes faz com que um percentual muito alto deles se encontre em situação de situação de incapacidade para o trabalho com o consequente aumento das despesas indirectas de saúde. O diagnóstico precoce reduziria tanto esse tipo de gasto quanto os gastos diretos com a saúde”, afirma.
E é que os últimos dados publicados afirmam que em Espanha cada paciente gera um custo aproximado de 10.000 euros por ano, o que se traduz em quase 11.000 milhões de euros por ano, valor recolhido no estudo «Custos económicos associados ao diagnóstico de fibromialgia em Espanha.
Mais e mais estudos estão avaliando a eficácia de neuroestimulação ou neuromodulação para o tratamento desta patologia. Os resultados são promissores, segundo Noélia Samartinpesquisador com Maria Teresa Carrillo de La Penapara o projeto europeu Painless, coordenado pelo grupo Brain and Pain da Universidade de Santiago de Compostela.
Ambos os psicólogos estudam casos de fibromialgia incapacitante, neuropatias ou enxaquecas com pacientes que receberão um tratamento inovador de neuromodulação cerebral.
“Pacientes com dor crônica processam os estímulos dolorosos de forma mais intensa e, além disso, percebem como dolorosos os estímulos que não o são. São alterações na sensibilidade Eles são acompanhados por alterações na atividade neuronal cerebral. Portanto, espera-se “normalizar” essa atividade neural por meio da neuromodulação e, dessa forma, reduzir sua sensibilidade alterada”, diz Noelia Samartin.
neuromodulação cerebral
A neuroestimulação engloba um conjunto de técnicas não invasivas que se baseiam na modulação da atividade dos neurônios. O estimulação magnética transcraniana repetitiva (rTMS) utiliza campos magnéticos e estimulação elétrica transcraniana (tES) usa corrente elétrica.
Ambos são uma esperança para os pacientes com fibromialgia “já que a maioria das terapias disponíveis até o momento – aponta – têm poucas evidências”. Em 2017, um comitê de especialistas de 12 países determinou que o abordagem multidisciplinar é a melhor opção para o tratamento da fibromialgia, priorizando o tratamentos não farmacológicos (exercícios físicos, terapias psicológicas, fisioterapia) e o uso de drogas como segunda opção.












